심장 근육이 두꺼워지는 비후성 심근병증
- home
- 건강정보
- 심근병증
- 심장 근육이 두꺼워지는 비후성 심근병증
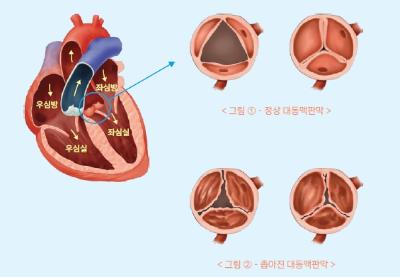
비후성 심근병증은 심장의 근육층이 증식하는 질환입니다.일반적으로 고혈압, 동맥경화, 고지혈증, 당뇨 등 심혈관계 질환으로 인해 이차적으로 발생할 수 있으며, 유전적 요인을 지닌 가장 흔한 가족성 심장 질환입니다. 심근의 어느 부위가 가장 두꺼워져 있는지에 따라 형태학적 분류가 가능합니다.
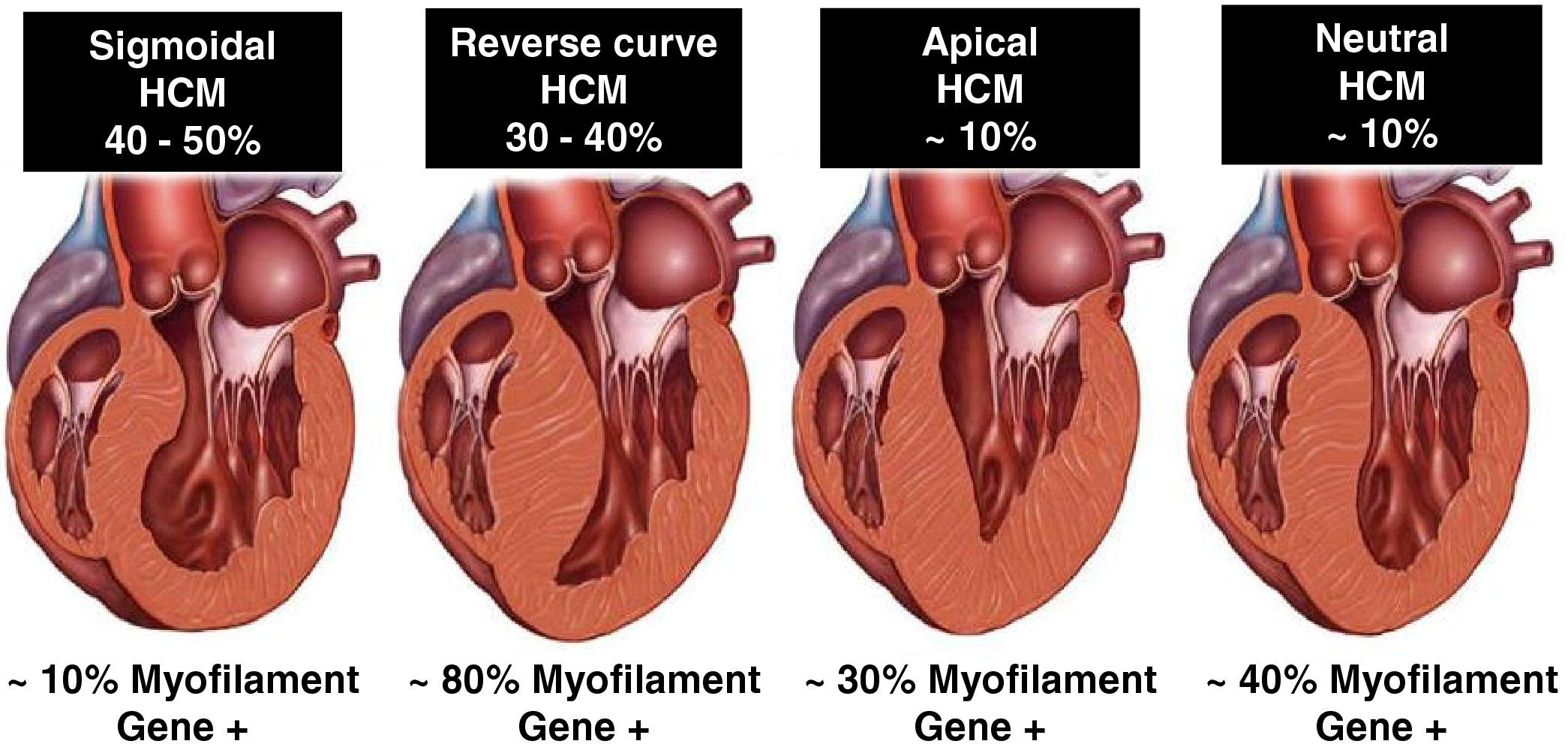 출처: Reproduced with permission from Bos JM, Towbin JA, Ackerman MJ. Diagnostic, prognostic, and therapeutic implications of genetic testing for hypertrophic cardiomyopathy. J Am Coll Cardiol 2009;54:201-211.
출처: Reproduced with permission from Bos JM, Towbin JA, Ackerman MJ. Diagnostic, prognostic, and therapeutic implications of genetic testing for hypertrophic cardiomyopathy. J Am Coll Cardiol 2009;54:201-211.
가장 흔한 종류는 비대칭적 심실 중격 비대 타입입니다.
이러한 환자에서 좌심실 유출로의 폐색 혹은 승모판 전엽의 전방 전위가 동반 여부는 환자의 증상을 결정하는 주요 원인이 되며, 치료에 영향을 주게 됩니다.
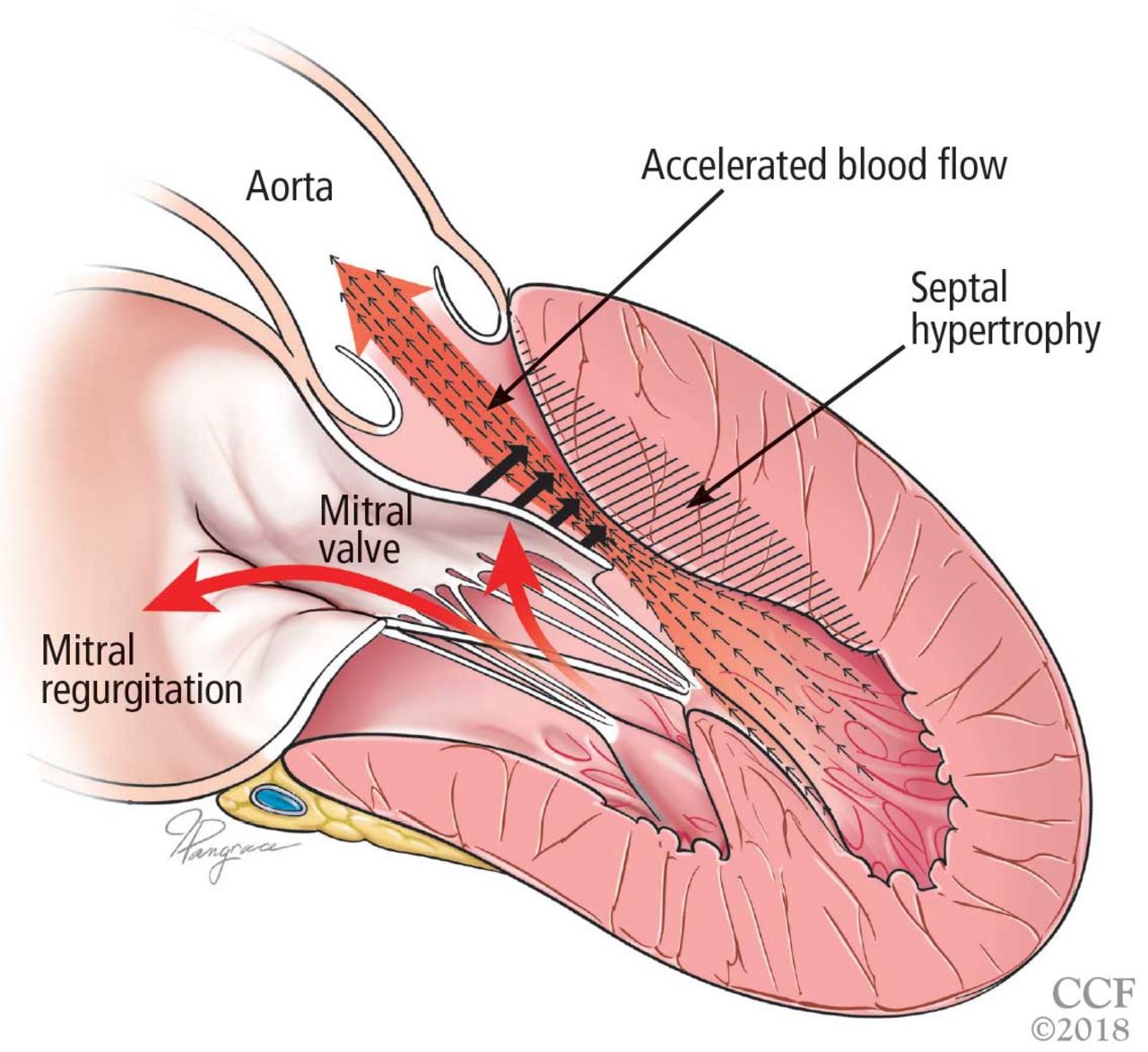

출처: Reproduced with permission from Bos JM, Towbin JA, Ackerman MJ. Diagnostic, prognostic, and therapeutic implications of genetic testing for hypertrophic cardiomyopathy. J Am Coll Cardiol 2009;54:201-211.

-비후성 심근병증 증상
좌심실의 수축 기능은 대부분 유지 되어 있으나, 병이 진행하면서 심부전 증상이 나타나는 것이 일반적입니다. 운동 시 호흡곤란, 피로감, 앉아서 몸을 굽히지 않으면 숨쉬기가 힘든 기좌호흡(orthopnea), 발작성 야간성 호흡 곤란 등이 특징적인 증상입니다.흉통이 동반될 수 있으며, 부정맥으로 인한 어지러움, 실신 등이 나타날 수 있고, 심장 돌연사의 가능성이 있습니다.
-비후성 심근병증 진단
심전도는 95%의 환자에서 심전도 이상 소견을 보이고, 증상이 없는 가족에서도 심전도 이상이 흔히 관찰됩니다.좌심실 비대, ST-T 변화, 좌심방 확장, 깊고 얇은 Q파, 외측유도에서 R파의 감소 등이 대표적입니다. 하지만 어떤 심전도 소견도 향후 심혈관계 사건을 예측하는 데는 유용하지 못합니다.
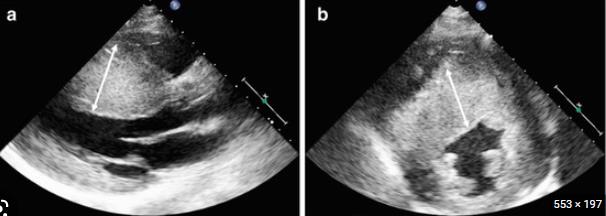
비후성 심근병증을 진단하기 위하여 다양한 영상학적 진단법을 이용할 수 있습니다.심장초음파검사는 가장 유용한 검사 중 하나로, 특징적인 심벽의 비후 혹은 좌심실 유출로 폐색, 승모판 전엽의 전방 전위 등의 소견을 관찰할 수 있다습니다. 또한 심장의 수축 혹은 이완 기능을 평가할 수 있습니다.
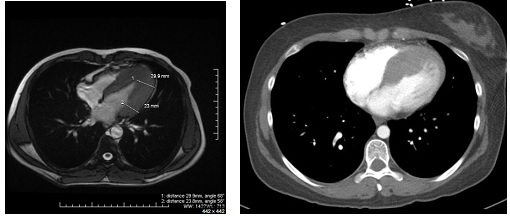
그 외 심장 자기공명영상 (cardiac MRI) 혹은 CT 검사가 가능합니다.
좌심실 비대, ST-T 변화, 좌심방 확장, 깊고 얇은 Q파, 외측유도에서 R파의 감소 등이 대표적입니다.
하지만 어떤 심전도 소견도 향후 심혈관계 사건을 예측하는 데는 유용하지 못합니다.
비후성 심근병증을 진단하기 위하여 다양한 영상학적 진단법을 이용할 수 있습니다.
심장초음파검사는 가장 유용한 검사 중 하나로, 특징적인 심벽의 비후 혹은 좌심실 유출로 폐색, 승모판 전엽의 전방 전위 등의 소견을 관찰할 수 있다습니다. 또한 심장의 수축 혹은 이완 기능을 평가할 수 있습니다.

그 외 심장 자기공명영상 (cardiac MRI) 혹은 CT 검사가 가능합니다.

-비후성 심근병증 치료
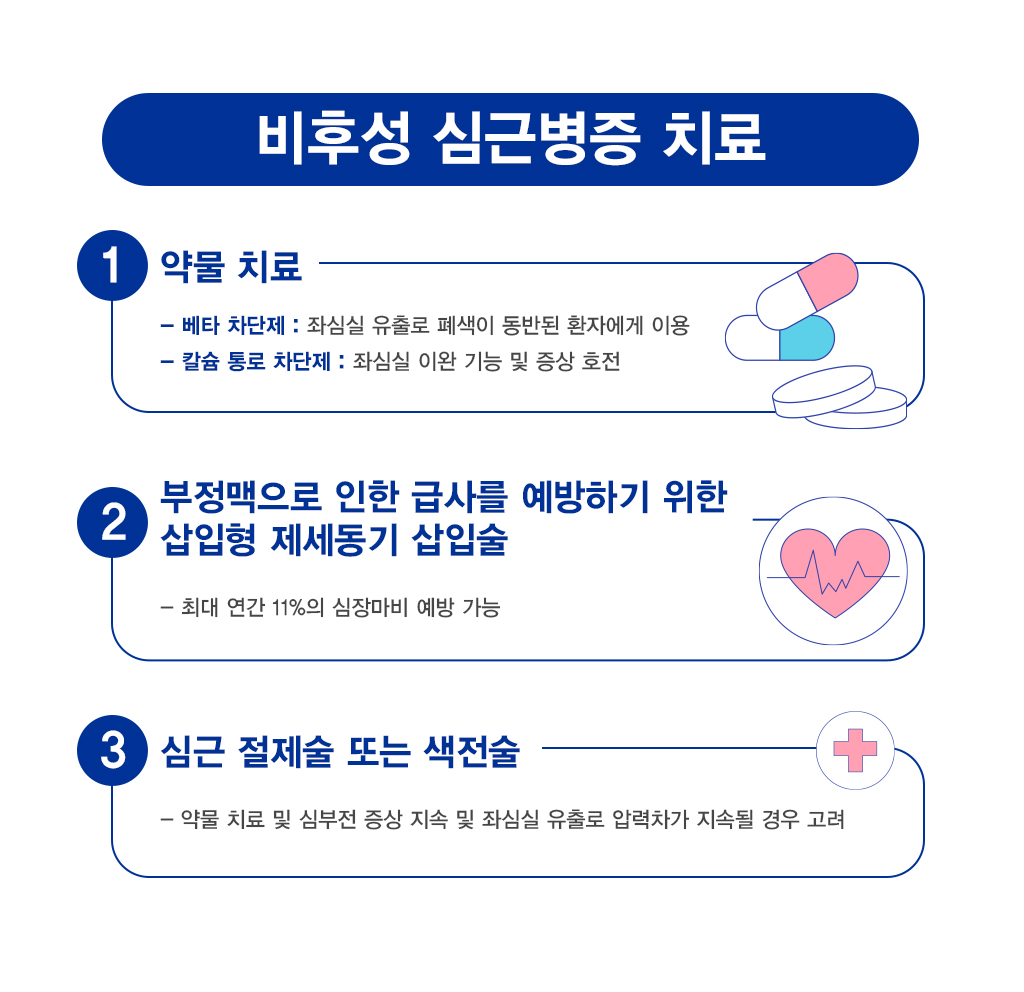
비후성 심근병증의 치료는 증상의 완화와 질병의 진행을 늦추고, 합병증을 예방하는데 목적이 있습니다.심부전의 약물 치료에 대한 반응은 환자마다 개별화 되어야 하는데요. 베타 차단제의 경우 좌심실 유출로 폐색이 동반된 환자에서 이용되고 있으며, 칼슘 통로 차단제의 경우 좌심실의 이완 기능을 호전시키고 증상 호전에 효과적입니다.
부정맥으로 인한 급사를 예방하기 위해 삽입형 제세동기를 고려할 수 있습니다. 최대 연간 11%의 심장마비를 예방할 수 있다는 보고가 있으므로, 급사의 위험성을 가진 환자들에서 고려되어야 합니다.
적절한 약물 치료에도 불구하고 심부전 증상이 지속되고 좌심실 유출로 압력차가 지속될 때 심근 절제술 혹은 색전술을 고려할 수 있습니다.심근 절제술이 장기 예후를 개선하고 급사를 예방한다는 보고가 있으나, 필요성과 효과에 대해서는 환자마다 충분한 사전 조사와 논의가 필요합니다.
부정맥으로 인한 급사를 예방하기 위해 삽입형 제세동기를 고려할 수 있습니다.
최대 연간 11%의 심장마비를 예방할 수 있다는 보고가 있으므로, 급사의 위험성을 가진 환자들에서 고려되어야 합니다.
적절한 약물 치료에도 불구하고 심부전 증상이 지속되고 좌심실 유출로 압력차가 지속될 때 심근 절제술 혹은 색전술을 고려할 수 있습니다.
심근 절제술이 장기 예후를 개선하고 급사를 예방한다는 보고가 있으나, 필요성과 효과에 대해서는 환자마다 충분한 사전 조사와 논의가 필요합니다.
-비후성 심근병증 예후
임상 경과는 환자마다 매우 다양합니다. 심장 기능 감소가 빠르게 악화되는 경우, 심방세동 혹은 심실성 빈맥 동반, 심장마비의 과거력 혹은 가족력, 고위험 유전자 변이를 가지고 있는 경우 좋지 못한 예후를 시사하므로 해당 위험 인자들에 대한 자세한 조사와 정기적인 추적 관찰이 필요합니다.약 25% 의 환자에서는 정상인과 비슷한 생활과 수명을 보입니다.
-비후성 심근병증 예방
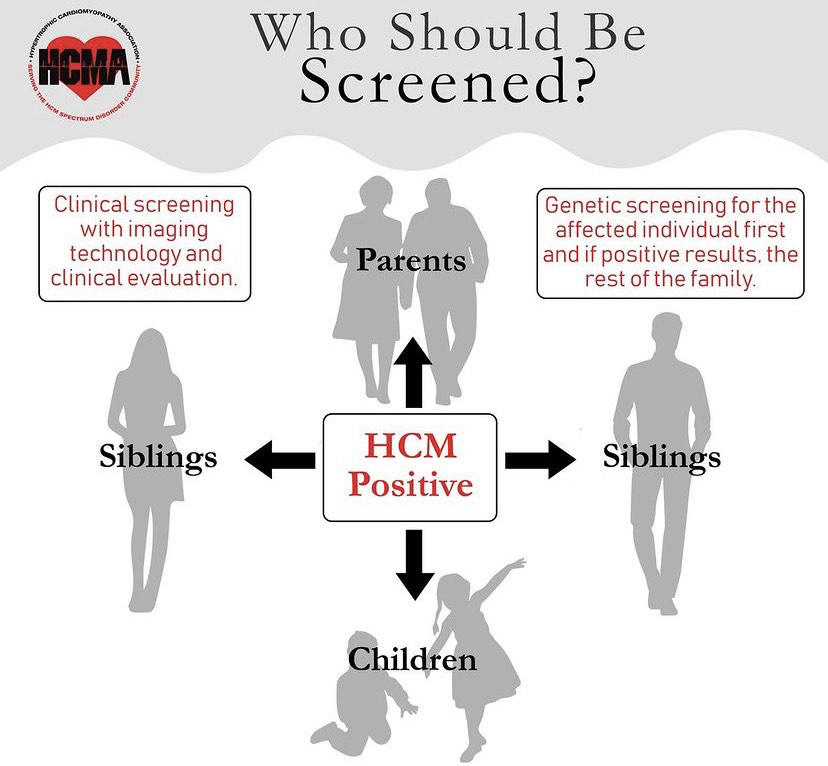
비후성 심근증 가족에 대하여 병력 청취와 심초음파와 심전도 검사, 필요 시 유전자 검사가 필요하겠습니다.보통 12세부터 선별검사를 시작하며 정기적인 검사를 통해 질환의 초기 진단이 가능합니다.
 출처: Hypertrophic cardiomyopathy association
출처: Hypertrophic cardiomyopathy association

출처: Hypertrophic cardiomyopathy association
관련 진료과
관련 전문진료센터
함께 볼만한 건강정보
- (우)10475 경기도 고양시 덕양구 화수로 14번길 55(화정동)
- 대표전화 : 031-810-5114 진료예약 : 031-810-6114 응급센터 : 031-810-7129
COPYRIGHT (C) Myongji hospital. all Rights reserverd.